2019年末に発生した新型コロナウイルス感染症(COVID-19、2019-nCoV)は、数億人の感染者と数百万人の死者を出しており、世界的な健康危機となっています。世界保健機関(WHO)は、5つの「懸念される変異株」を提示しました。[1]インフルエンザにはアルファ、ベータ、ガンマ、デルタ、オミクロンの変異株があり、現在、世界的な流行ではオミクロン変異株が優勢です。オミクロン変異株に感染した場合、症状は比較的軽度ですが、免疫不全者、高齢者、慢性疾患患者、小児などの特定の人々にとっては、感染後に重症化したり死亡したりするリスクが依然として高いです。オミクロン変異株の致死率は、実際のデータによると平均約0.75%で、インフルエンザの約7~8倍です。高齢者、特に80歳以上の致死率は10%を超え、一般的なインフルエンザの約100倍です。[2]感染症の一般的な臨床症状は、発熱、咳、喉の渇き、喉の痛み、筋肉痛などです。重症患者では、呼吸困難や低酸素血症がみられる場合があります。
インフルエンザウイルスにはA型、B型、C型、D型の4種類があります。主な流行型はA型(H1N1)とH3N2、そしてB型(ビクトリア株と山形株)です。インフルエンザウイルスによって引き起こされるインフルエンザは、毎年季節的な流行と予測不可能なパンデミックを引き起こし、発生率も高いです。統計によると、毎年約340万人がインフルエンザ様疾患で治療を受けています。[3]また、インフルエンザ関連の呼吸器疾患による死亡例は約8万8100件に上り、呼吸器疾患による死亡例全体の8.2%を占めている。[4]臨床症状としては、発熱、頭痛、筋肉痛、乾いた咳などが挙げられます。妊婦、乳幼児、高齢者、慢性疾患患者などのハイリスク群は、肺炎やその他の合併症を起こしやすく、重症化すると死に至る場合もあります。
 1. COVID-19とインフルエンザの危険性。
1. COVID-19とインフルエンザの危険性。
インフルエンザとCOVID-19の同時感染は、病気の影響を悪化させる可能性がある。英国の研究によると、[5]COVID-19感染のみの場合と比較して、インフルエンザウイルス感染を併発したCOVID-19患者では、人工呼吸器の使用リスクと院内死亡リスクがそれぞれ4.14倍と2.35倍に増加した。
華中科技大学同済医学院は研究論文を発表した。[6]これには、COVID-19患者62,107人を対象とした95件の研究が含まれていました。インフルエンザウイルスの同時感染の有病率は2.45%で、その中でインフルエンザA型が比較的高い割合を占めていました。COVID-19のみに感染した患者と比較して、インフルエンザA型に同時感染した患者は、ICUへの入院、人工呼吸器による補助、死亡などの重篤な転帰のリスクが有意に高くなっています。同時感染の有病率は低いものの、同時感染した患者は深刻な結果に直面するリスクが高くなります。
メタ分析によると、[7]A群はB群と比較して、COVID-19との重複感染のリスクが高い。重複感染患者143人のうち、74%がA群、20%がB群に感染している。重複感染は、特に子供などの脆弱なグループにおいて、患者の重症化につながる可能性がある。
2021年から2022年の米国におけるインフルエンザ流行期にインフルエンザで入院または死亡した18歳未満の子供と青少年を対象とした研究では、[8]COVID-19におけるインフルエンザとの同時感染という現象は注目に値する。インフルエンザ関連の入院症例のうち、6%がCOVID-19とインフルエンザに同時感染しており、インフルエンザ関連の死亡率は16%に上昇した。この結果は、COVID-19とインフルエンザに同時感染した患者は、インフルエンザのみに感染した患者よりも侵襲的および非侵襲的な呼吸補助を必要とする可能性が高く、同時感染は小児においてより重篤な疾患リスクにつながる可能性があることを示唆している。
2.インフルエンザとCOVID-19の鑑別診断。
新型コロナウイルス感染症とインフルエンザはどちらも感染力が強く、発熱、咳、筋肉痛など、臨床症状に類似点が見られます。しかし、これら2つのウイルスに対する治療法は異なり、使用される抗ウイルス薬も異なります。治療中、薬剤によって典型的な臨床症状が変化する可能性があり、症状のみで診断することがより困難になります。したがって、COVID-19とインフルエンザを正確に診断するには、ウイルスの鑑別診断に頼り、患者が適切かつ効果的な治療を受けられるようにする必要があります。
診断と治療に関する多くの合意勧告では、適切な治療計画を策定するためには、検査室での検査によるCOVID-19およびインフルエンザウイルスの正確な同定が非常に重要であると示唆されている。
《インフルエンザの診断と治療計画(2020年版)》》[9]および《成人インフルエンザの診断と治療に関する標準緊急専門家コンセンサス(2022年版)》》[10]インフルエンザはCOVID-19の一部の疾患と類似しており、COVID-19には発熱、乾いた咳、喉の痛みなどの軽度で一般的な症状があり、インフルエンザとの区別がつきにくいこと、重篤な症状には重度の肺炎、急性呼吸窮迫症候群、臓器機能障害などがあり、これらは重篤なインフルエンザの臨床症状と類似しているため、病因による鑑別が必要であること、などが明らかになった。
《新型コロナウイルス感染症の診断及び治療計画(試行実施版第10版)》[11]新型コロナウイルス感染症は、他のウイルスによって引き起こされる上気道感染症と区別する必要があると述べた。
3.インフルエンザとCOVID-19感染症の治療における相違点
2019-nCoVとインフルエンザは、異なるウイルスによって引き起こされる異なる疾患であり、治療法も異なります。抗ウイルス薬を適切に使用することで、両疾患の重篤な合併症や死亡リスクを抑制することができます。
COVID-19の治療には、ニマトビル/リトナビル、アズブジン、モノラなどの低分子抗ウイルス薬や、アンバビルズマブ/ロミスビルなどのモノクローナル抗体注射剤といった中和抗体薬の使用が推奨されます。[12].
抗インフルエンザ薬は主にノイラミニダーゼ阻害薬(オセルタミビル、ザナミビル)、ヘマグルチニン阻害薬(アビドール)、RNAポリメラーゼ阻害薬(マバロキサビル)を使用しており、現在流行しているインフルエンザA型およびB型ウイルスに対して良好な効果を発揮する。[13].
2019-nCoVおよびインフルエンザの治療において、適切な抗ウイルス療法を選択することは非常に重要です。したがって、臨床投薬を適切に行うためには、病原体を明確に特定することが極めて重要です。
4. COVID-19/インフルエンザA/インフルエンザB三者合同検査核酸製品
この製品は、迅速かつ正確な識別を提供します。f 2019-nCoV、インフルエンザA型およびインフルエンザB型ウイルスまた、臨床症状は似ているものの治療法が異なる2つの呼吸器感染症である2019-nCoVとインフルエンザを鑑別するのに役立ちます。病原体を特定することで、標的治療プログラムの臨床開発を導き、患者が適切な治療をタイムリーに受けられるようにすることができます。
総合的な解決策:
サンプル採取--核酸抽出--検出試薬--ポリメラーゼ連鎖反応
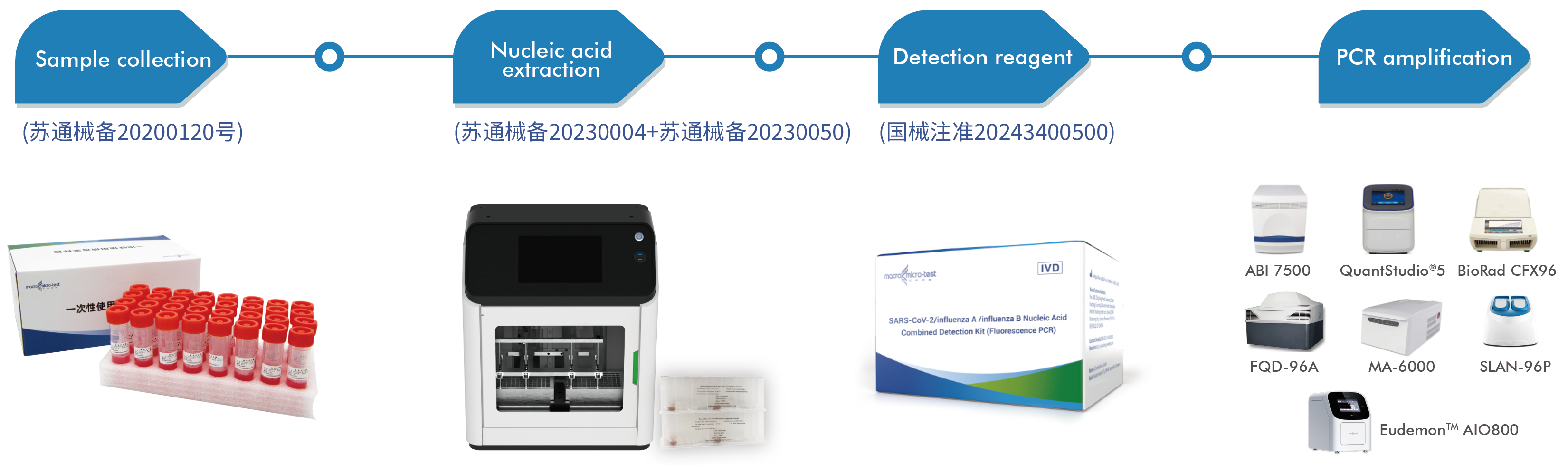
 正確な同定:1本の試験管で、新型コロナウイルス(ORF1ab、N)、インフルエンザAウイルス、インフルエンザBウイルスを同定します。
正確な同定:1本の試験管で、新型コロナウイルス(ORF1ab、N)、インフルエンザAウイルス、インフルエンザBウイルスを同定します。
高感度:新型コロナウイルスの検出限界は300コピー/mL、インフルエンザA型およびB型ウイルスの検出限界は500コピー/mLです。
包括的な対象範囲:新型コロナウイルス感染症(COVID-19)には既知の変異株がすべて含まれ、インフルエンザA型には季節性H1N1、H3N2、H1N1 2009、H5N1、H7N9などが含まれ、インフルエンザB型にはビクトリア株と山形株が含まれるため、検出漏れがないことを保証します。
信頼性の高い品質管理:内蔵の陰性/陽性コントロール、内部参照、UDG酵素による4段階の品質管理、試薬と操作のモニタリングにより、正確な結果を保証します。
広く普及している:市販されている主流の4チャンネル蛍光PCR装置と互換性がある。
自動抽出:マクロ&マイクロT付きEST(東部基準時自動核酸抽出システムと抽出試薬により、作業効率と結果の一貫性が向上した。
製品情報

参考文献
1. 世界保健機関。SARS-CoV-2変異株の追跡[EB/OL]。(2022-12-01) [2023-01-08]。https://www.who.int/activities/tracking-SARS-CoV-2-variants。
2. 権威ある解釈_梁万年:オミクロンの死亡率はインフルエンザの7~8倍_インフルエンザ_流行_ミック_新浪新聞。http://k.sina.com.cn/article_3121600265_ba0fd7090010198ol.html。
3. Feng LZ、Feng S、Chen T、他。中国におけるインフルエンザ関連外来インフルエンザ様疾患相談の負担、2006~2015年:人口ベースの研究[J]。インフルエンザその他の呼吸器ウイルス、2020、14(2):162-172。
4. Li L, Liu YN, Wu P, et al. 中国におけるインフルエンザ関連過剰呼吸器死亡率、2010~2015年:人口ベースの研究[J]. Lancet Public Health, 2019, 4(9): e473-e481.
5. Swets MC、Russell CD、Harrison EMら。SARS-CoV-2とインフルエンザウイルス、呼吸器合胞体ウイルス、またはアデノウイルスの同時感染。Lancet. 2022; 399(10334):1463-1464。
6. Yan X, Li K, Lei Z, Luo J, Wang Q, Wei S. SARS-CoV-2とインフルエンザの同時感染の有病率と関連する結果:系統的レビューとメタ分析。Int J Infect Dis. 2023; 136:29-36.
7. Dao TL、Hoang VT、Colson P、Million M、Gautret P. SARS-CoV-2とインフルエンザウイルスの同時感染:系統的レビューとメタ分析。J Clin Virol Plus. 2021年9月; 1(3):100036.
8. Adams K、Tastad KJ、Huang S、et al. インフルエンザで入院または死亡した18歳未満の小児および青年におけるSARS-CoV-2とインフルエンザの同時感染の有病率と臨床的特徴 - 米国、2021-22インフルエンザシーズン。MMWR Morb Mortal Wkly Rep. 2022; 71(50):1589-1596.
9. 中華人民共和国国家衛生健康委員会、国家中医薬管理局。インフルエンザ診断治療プログラム(2020年版)[J]。中国臨床感染症雑誌、2020年、13(6):401-405、411。
10. 中国医師会救急医分科会、中国医師会救急医学分科会、中国救急医学会、北京救急医学会、中国人民解放軍救急医学専門委員会。成人インフルエンザの診断と治療に関する救急専門家のコンセンサス(2022年版)[J]。中国集中治療医学雑誌、2022年、42(12):1013-1026。
11. 国家衛生健康委員会総務部、国家中医薬管理局総務部。新型コロナウイルス感染症診断治療計画(試用第10版)の印刷及び配布に関する通知。
12. 張不傑、王卓、王全紅ら。新型コロナウイルス感染者に対する抗ウイルス療法に関する専門家コンセンサス[J]。中国臨床感染症雑誌、2023年、16(1):10-20。
13. 中国医師会救急医分科会、中国医師会救急医学分科会、中国救急医学会、北京救急医学会、中国人民解放軍救急医学専門委員会。成人インフルエンザの診断と治療に関する救急専門家のコンセンサス(2022年版)[J]。中国集中治療医学雑誌、2022年、42(12):1013-1026。
投稿日時:2024年3月29日
